白内障と手術
三宅 謙作(眼科三宅病院院長)
白内障(しろそこひ)は、壮年期から老年期の人々に高頻度にみられる代表的な病気の一つです。
進行すると、手術による治療しかありませんが、幸いなことに、1990年代初頭から導入された眼内レンズにより、術後に良質の視力が回復できるようになりました。
老年期といっても、平均寿命も延長し、70代までは現役として活躍する人々の多い現代社会で、白内障手術の進歩は大変な福音です。
このホームページは、白内障になった人達、およびその手術を受ける人達のために書かれています。最近よく耳にする、手術を受ける前のインフォームドコンセント(説明と同意)のための予備情報になれば幸いです。

目はよく五感の長などと言われ、重要な感覚器官で、人はその情報の90%以上を目から得ていると言われます。
仕事をするのも、テレビを見るのも、新聞や本を読むのも、美しい景色を見るのも、全て目の働きのおかげです。
人はどのような仕組みでものを見ているのでしょうか。ものを見る仕組みを考えながら、
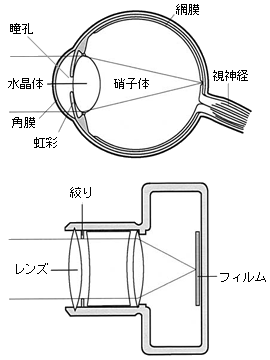
目の働きや構造はよくカメラにたとえられます(図1)。
 黒目(
黒目(
最後に目に入った像は網膜という、カメラでいえばフイルムにあたる部分に投影され、これが視神経を通して脳に伝えられ、私達は、初めてものを見ることができるのです。
図1 目の構造とカメラ
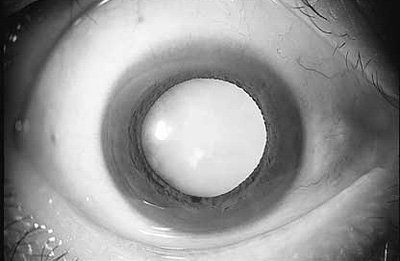
「3.目の働き」に述べたように、カメラのレンズにあたるところを水晶体といいますが、この部分がいろいろな理由で白く濁ってくる状態を白内障と呼びます(図2)。
白内障の原因の最も多いものは、加齢現象によるもので、一般に老人性白内障と呼ばれるものです。早い人では40歳台からはじまり、80歳台ではくわしく検査すれば大部分の人が白内障になっています。その他に外傷によるもの、他の目の病気に続いて起こるもの、薬物中毒によるもの、先天性のものなどがあります。
水晶体が濁り始めると、ものがかすんだり、二重に見えたり、まぶしく見えたりし、進行すれば必ず視力が低下します。
図2 白内障の目
白内障になると、初期のうちには薬によってその進行を遅らせることができる場合がありますが、完全に治療することはできません。進行した白内障は濁った水晶体を手術によって取り除く方法が一般的に行われています。
手術は、現在、
 最近の手術法は
最近の手術法は
図3 水晶体嚢の中の濁った水晶体を超音波で吸い出します。

図4 取り除いた水晶体のかわりに眼内レンズを挿入します。
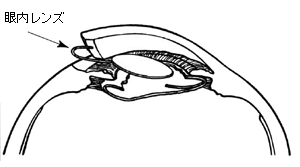
水晶体は通常20Dぐらいの強さのレンズですので、この部分が濁って取り出してしまうと、それに代わる人工的に作ったレンズ(眼内レンズ)を挿入しなければなりません。
これをしないと、手術後強い遠視になってしまい、網膜にピントが合わなくなるからです。
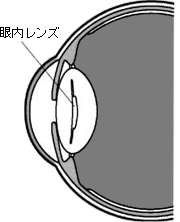
眼内レンズは、光学部と支持部から成り(図5)、残された薄い膜(水晶体嚢)の中に、このレンズが固定されます。大きさは全体が12~13mmで、非常に小さな形をしており、コンタクトレンズをさらに小型にしたような形をしています。
 最近の眼内レンズにはいろいろな種類があります。
最近の眼内レンズにはいろいろな種類があります。
紫外線吸収型のもの、メガネでいえばサングラスのように少し色がついたもの、挿入する傷口を小さくするために折り畳んで入れるやわらかいもの、遠方も近方も見えるような仕組みになっている多焦点型のものなどが開発されています。これらは患者さんの年齢や目の状態、それに希望に応じて使い分けられます。
図5

主治医が白内障の手術を必要とすると考えた場合には、患者さんは手術前に、目の働きや合併症がないかなどを調べるための必要な検査をしなければなりません。眼底や視神経に病気が隠されていると、手術がうまくいっても視力が出ないことがあります。
 さらに大事なことは、個々の患者さんごとに異なる眼内レンズの屈折力を、手術前に決めておかなくてはなりません。これが適切に行われないと手術後に強い近視なったり、あるいは遠視になったりします。しかしこの眼内レンズパワーの測定や予測は、手術前から強い遠視や強い近視のある患者さんでは、なかなか難しい場合があることも事実です。
さらに大事なことは、個々の患者さんごとに異なる眼内レンズの屈折力を、手術前に決めておかなくてはなりません。これが適切に行われないと手術後に強い近視なったり、あるいは遠視になったりします。しかしこの眼内レンズパワーの測定や予測は、手術前から強い遠視や強い近視のある患者さんでは、なかなか難しい場合があることも事実です。
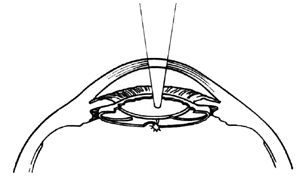
手術時間によっては朝食を抜いた方がいい場合があります。病院に着いたら目薬や飲み薬を渡されます。その一部は患者さんの気分を楽にする目的のものや、あるいは細菌を殺す抗生物質であったりします。さらに、手術をするために
手術は手術用
手術の前には、目のまわりの皮膚は完全に消毒され、滅菌した布などで目はカバーされます。手術が終わると医師は通常数日間、目に眼帯をするようすすめます。手術後そのまま病室へ歩いていくことができます。条件が整えば、日帰り手術も行われており、手術後しばらく休養して家の人などと一緒に家路につくことも可能です。
術後2、3ヵ月は医師が処方した点眼をしなければなりません。
また、手術後しばらくは目をこすらないよう注意する必要があります。通常の日常生活はすぐ再開できます。
しかし、過激なスポーツなどは医師が許可するまでは控えることになります。また、運転とか特殊な目を使う作業については医師と相談して行います。眼帯や、サングラスなどの使用についても主治医の指示に従いましょう。

最近の白内障手術は、大多数の患者さんは視力を回復することができる安全な手術になっています。しかし2、3の
最も多いのは、後発白内障といわれる、薄く残した膜の水晶体嚢が、手術後1、2年で濁ってくる合併症です(図6)。この合併症は最近では、ヤグレーザーというレーザー光線で、外来で簡単に切開でき、再びよい視力を取り戻すことができます(図7)。
図6 水晶体嚢が濁った後発白内障の目
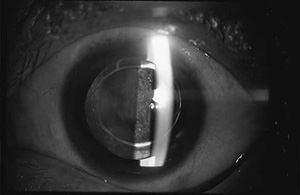
図7 濁った水晶体嚢にレーザー光線で穴をあけて再びよい視力を取り戻します。
眼内レンズを入れた後でよく起こるもう一つの現象には、患者さんがものが青っぽく見える、あるいは赤っぽく見えるという訴えがあります。これは専門用語で
手術後、非常に少数でありますが、重い合併症が起こることがあります。
手術中、あるいは術後に目の中に細菌が入り、感染症を起こす
幸いなことに、最近の手術ではその頻度は0.1%未満、1000人に1人未満です。
細菌には最近、新聞、テレビで有名なMRSAと呼ばれるもののように通常の抗生物質に抵抗するものが現れています。新しい抗生物質が出ると新しい抵抗性の細菌(耐性菌)が出るというイタチごっこの状態で、この合併症を完全にゼロにするのが難しい事情がここにあります。
手術後ものが写る網膜が

白内障は高齢化の進む現在、目の病気の中で頻度の高いものです。白内障の手術は近年大変に進歩し、安全な手術となり、視力回復も早くなりました。眼内レンズにより患者さんは質のよい視力を回復し、社会復帰を果たされています。
このホームページが手術を受ける患者さんにとっても、よい情報源になることを願っています。

【関連記事もご覧ください】
絵 大内 秀
目についての健康情報
- 40歳からはじめたい アイフレイル(目の老化)対策――健康寿命をのばすために
- 40歳を過ぎたら受けよう!!眼底検査 目の健康を守るために
- 防ごう目のトラブル!!コンタクトレンズの眼合併症
- 網膜静脈閉塞症と診断されたら
- 糖尿病網膜症による視力低下―予防と治療― ~運転免許証や仕事を失わないために~
- ぶどう膜炎 なぜ? どうしたらいいの
- 流涙症で困っている方へ
- 気をつけよう!子どもの近視
- 緑内障といわれた方へ―日常生活と心構え―
- 40 歳を過ぎたなら知っておきたい黄斑前膜―診断と治療―
- 眼瞼下垂に悩むかたへ
- 白内障手術と眼内レンズ 眼内レンズを上手に選ぶために
- ドライアイに悩む方へ―生活の注意と治療の目安―
- 知っておきたい加齢黄斑変性―治療と予防―
- 色覚異常といわれたら
- よくわかる緑内障―診断と治療―
- 白内障手術を受ける方へ 知っておきたい白内障術後のケア
- 中高年からのロービジョンケア
- コンタクトレンズと目のお化粧—健康で美しい目を守るには—
- 子どもの目と外傷
- 子どものコンタクトレンズQ&A
- 目の定期検査のすすめ
- パソコンと目
- メガネのかしこい使い方
- 子供が近視といわれたら
- 飛蚊症と網膜剥離 なぜ?どうするの
- 40代で始まる目の老化
- 糖尿病で失明しないために
- コンタクトレンズと感染症
- アレルギー性結膜炎の治療と対策
- 子どもの目の心身症 -心因性視力障害-
- 高血圧性網膜症
- 子どもの弱視・斜視
- 子どもの遠視
- アトピー性皮膚炎と目
- ウイルス性結膜炎
- 屈折異常と眼精疲労
- 花粉症と目
- 遺伝性の目の病気
- ぶどう膜炎
- 白内障と手術
- 赤ちゃんの目の病気
- 黒いものが飛ぶ 飛蚊症
- 角膜の病気



